Варианты ЖКБ
Билиарная (печеночная, желчная) колика. Камень, попавший в шейку желчного пузыря, закрывает выход и вызывает желчную колику. Камень размером до 0,5 см скорее всего выйдет в просвет 12-перстной кишки, камень большего размера может остановиться в общем желчном протоке, что приведет к развитию полной или перемежающейся обтурации («вентильный камень») с типичной клиникой желчной колики. Наличие камней в желчи всегда сопровождается воспалением (холангит). Колика сопровождается интенсивными короткими, «минутными» болями с интервалом до часа, длительные рецидивирующие боли в правом подреберье характерны для хронического холецистита. Если боль продолжается более 72 ч и к ней присоединяется лихорадка – это чаще всего является признаком острого холецистита. Постоянная боль, продолжающаяся непрерывно в течение суток, для желчной колики не характерна. Боли сопровождаются метеоризмом, тошнотой. Острый холецистит. Основной причиной развития заболевания является ущемление камня в пузырном протоке. Характеризуется лихорадкой и постоянными болями в правом подреберье. Типичные боли при остром холецистите имеют место менее чем у 50% больных. Чаще всего боль возникает вскоре после приема пищи и нарастает по интенсивности в течение часа и более. Лихорадка обычно присоединяется через 12 ч от начала приступа и связана с развитием воспаления. Боль становится постоянной. Бескаменный острый холецистит встречается крайне редко, может возникать вторично при сальмонеллезе, сепсисе и травме. Осложнения острого холецистита.
Хронический калькулезный холецистит. Обычно характеризуется рецидивирующими приступами желчной колики, реже — постоянными болями. Развитие приступа провоцирует жирная пища, пряности, копчености, острые приправы, резкое физическое напряжение, работа в наклонном положении, а также инфекция. Реже колика возникает «беспричинно». Обычно сопровождается температурой, тошнотой, иногда рвотой. Боли усиливаются при движении, глубоком дыхании. Иногда боль отдает в область сердца, симулируя приступ стенокардии. Боль многообразна – от интенсивной режущей, до относительно слабой ноющей. Рвота при холецистите не приносит облегчения. У женщин колика иногда совпадает с менструацией или возникает после родов. Холедохолитиаз (камни общего желчного протока) возникает при попадании камня из желчного пузыря в общий желчный проток. Симптоматика характеризуется болью в правом подреберье по типу желчной колики, лихорадкой, ознобом, желтухой и характерными изменениями в биохимии крови. Холангит. Вариант течения желчнокаменной болезни сопровождающийся болями в верхней половине живота, желтухой, лихорадкой, нередко ознобами. Бактериальный холангит является одним из самых опасных осложнений ЖКБ, он обычно связан с холестазом, возникающим при закупорке камнем общего желчного протока. Тяжесть холангита зависит, прежде всего, от длительности холестаза и уровня холемии. Гангрена и эмпиема желчного пузыря проявляются сепсисом, тяжелым состоянием больного с симптомами перитонита. Требует незамедлительной медицинской помощи. Эмпиема — острое гнойное воспаление желчного пузыря, характеризуется интоксикацией и высоким риском перфорации. Открытая перфорация в брюшную полость сопровождается перитонитом, обусловливая высокую летальность (до 25%). Стаз желчи в желчном пузыре – гипомоторная дискинезия желчного пузыря. Как правило, сопровождает холелитиаз. Стаз желчи в желчном пузыре обычно проявляется постоянными тупыми ноющими болями в правом подреберье, усиливающимися при тряской езде, быстрой ходьбе, ношении тяжести в правой руке, наклоне вперед. Также отмечается при беременности, длительном употреблении спазмолитиков, после ваготомии, сахарном диабете, ожирении, т.е. при состояниях и заболеваниях, являющихся факторами риска в развитии ЖКБ. |
Лечение: хирургическое. Абсолютные показания к операции:
- острый холецистит,
- хронический холецистит с рецидивирующими желчными коликами,
- нефункционирующий желчный пузырь,
- камни общего желчного протока,
- гангрена желчного пузыря.
Лечение
Лечение подбирается сугубо индивидуальное, в зависимости от причины заболевания, клинических проявлений и других особенностей пациента. Лечебные воздействия направлены на нормализацию общего состояния и профилактику обострений диспепсии. В целом можно выделить два основных подхода к терапии ФД: медикаментозный и немедикаментозный.
Лечение без медикаментов подразумевает под собой изменение рациона и режима питания, психотерапевтические методы коррекции, отказ от кофе, алкоголя и табакокурения, а также лекарственных веществ, негативно влияющих на слизистую оболочку желудка. Помощь психотерапевта особенно актуальна, если понадобится длительный курс лечения.
Диета
Правильное питание — очень важный фактор выздоровления. Прослеживается четкая взаимосвязь между погрешностями в диете и обострением тех или иных симптомов диспепсии.
Ниже приведены рекомендации по питанию в зависимости от имеющихся жалоб у пациента:
- Метеоризм — необходимо исключить из рациона продукты, вызывающие газообразование.
- Раннее насыщение — рекомендуется увеличить кратность приема пищи до 6 раз в день, питаться малыми порциями.
- Тяжесть в желудке — следует избегать употребления трудноусвояемых продуктов, жирной пищи и переедания.
- Изжога — предполагает отказ от жирных, жареных блюд, ограничение соли и специй.
Безусловно, важно питаться сбалансированно, а также придерживаться здорового образа жизни, соблюдать установленный режим труда и отдыха
Медикаментозная терапия
Прием медикаментов в комплексе с вышеуказанными мерами дает максимальный эффект. Подбор лекарственной терапии зависит от многих факторов. Всегда учитывается клиническая форма ФД, ее причина, длительность заболевания, превалирование тех или иных жалоб, персональные особенности пациента.
В лечении ФД применяют лекарственные препараты следующих фармакологических групп:
- прокинетики, улучшающие двигательную активность верхних отделов ЖКТ;
- ингибиторы протонной помпы, антациды и другие группы препаратов, снижающие кислотность желудочного сока;
- спазмолитики;
- антидепрессанты, улучшающие нервно-психическое состояние пациента;
- препараты, входящие в схему эрадикационной терапии при инфицировании Нelicobacter pylori.
Длительность медикаментозной терапии, как правило, не превышает 2-х месяцев.
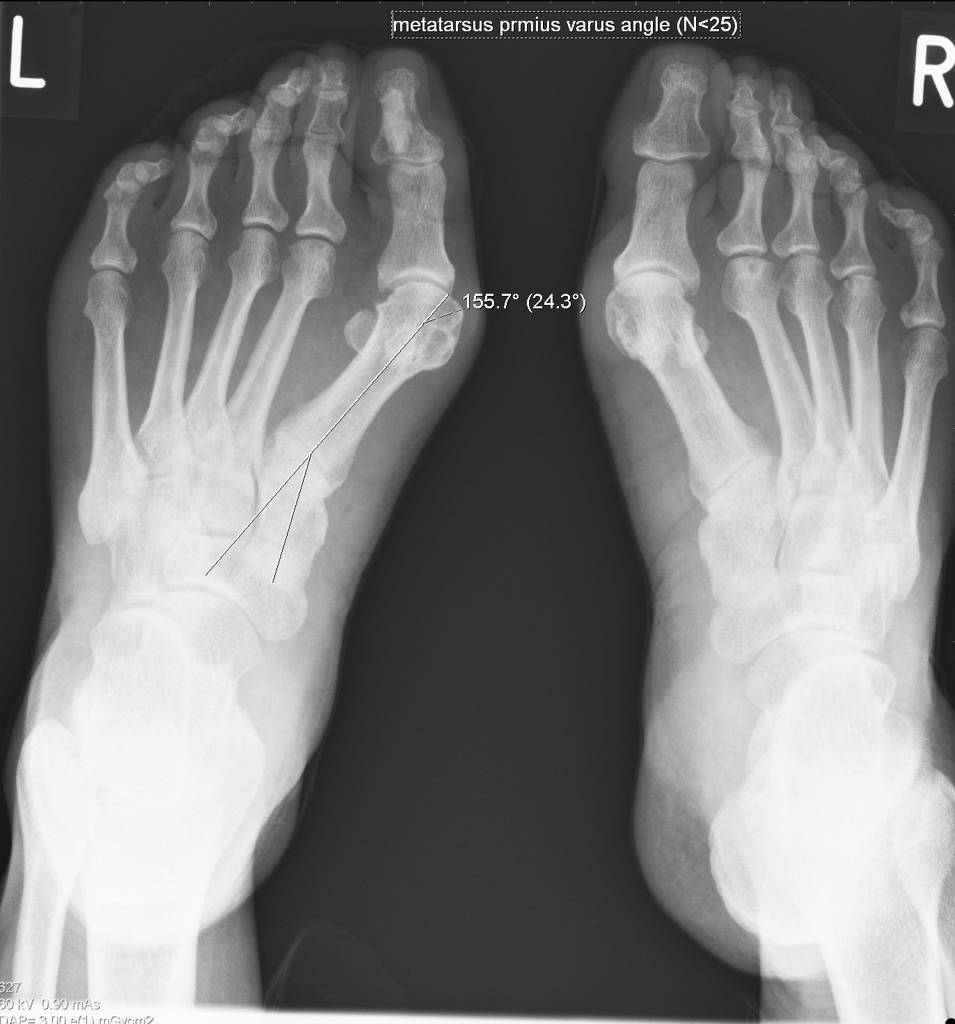
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
- Легкая (1 стадия) – пациент жалуется на умеренный дискомфорт в области стопы, а визуально отмечается легкая отечность и покраснение тканей возле большого пальца. При осмотре специалист выявит высоту продольного свода стопы в пределах 15-20 мм, угол наклона пятки до 15 градусов и угол высоты свода до 140 градусов.
- Средняя (2 стадия) – на этой стадии появляется выпирающая косточка на боковой поверхности стопы, а пациент испытывает сильную боль при ходьбе и не может носить обувь без дискомфорта. Со стороны специалистов симптомы средней стадии вальгусной деформации следующие – высота свода до 10 мм, угол наклона пятки до 10 градусов, угол высоты свода 150-160 градусов.
- Тяжелая (3 стадия) – в этом случае пациент испытывает сильную острую боль в области стопы не только во время ходьбы, но и в состоянии покоя. Существенные деформации стопы приводят к нарушению походки, повышению нагрузки на позвоночник и перекосу всего тела пациента. Это приводит к серьезным патологиям позвоночного столба, суставов и костей. Врач при этом отметит следующие характеристики деформации стопы: высота свода 0-5 мм, угол наклона пятки 0-5 градусов, угол высоты свода 160-180 градусов.
Профилактические мероприятия
Для профилактики патологии рекомендуется соблюдать такие правила:
- обеспечить корову достаточным объемом витаминов и микроэлементов на стадии сухостоя;
- после отела обеспечить самке сбалансированное питание;
- соблюдать санитарно-гигиенические нормы в коровнике;
- поддерживать оптимальную температуру в помещении;
- больных животных сразу изолировать.
Теленка рекомендуется начинать кормить молозивом лишь через 1 час после родов, причем питание должно быть от здоровой коровы. Диспепсия – достаточно сложная патология, которая нередко встречается у телят. Чтобы справиться с ней, рекомендуется сразу обращаться к ветеринару и следовать его назначениям.
Методика консервативного лечения
В большинстве случаев пациенты обращаются к врачу с острым воспалительным процессом в пяточной зоне. Это один из основных симптомов, которым проявляется деформация Хаглунда. Лечение в такой ситуации начинается с устранения воспалительного процесса.
- Воспользуйтесь удобной обувью. Когда воспаление достигает пика активности, нельзя надевать кроссовки или мокасины с закрытыми задниками. Лучше всего для этого подойдут шлепки или сандалии.
- Применение ледяных компрессов. Чтобы отечность не распространялась, рекомендуется приложить к шишке холодную грелку.
- Назначение противовоспалительных местных средств. Для снятия болевых ощущений рекомендуется воспользоваться болеутоляющими. Лучше использовать мази «Траумель», «Вольтарен», «Долобене».
- Употребление НПВП. Для быстрого эффекта врач назначит определенные таблетки. При сильнейшем дискомфорте могут быть рекомендованы инъекции. Как правило, показаны следующие лекарства «Найз», «Нурофен», «Кетонал».
- Назначение физиотерапевтических мероприятий. Врач может порекомендовать такие процедуры: , лазеротерапия, магнитотерапия.
- Использование ортеза голеностопного сустава. Он позволяет снизить нагрузку на сухожилие.

Инструкция по применению препарата
Элеовит для телят выписывает ветеринар только после проведения осмотра. Препарат используется для лечения некоторых болезней у животных. Лекарство выпускается в виде инъекций. Для профилактических целей уколы делают на протяжении 15 дней внутримышечно раз в сутки. Их ставят в бедро или шею.

Элеовит
Обратите внимание! В инструкции указано, что применение Элеовита для телят в зимний период возможно только после предварительного нагрева препарата на водяной ванне. Показания для использования лекарства:. Показания для использования лекарства:
Показания для использования лекарства:
- общая слабость организма;
- стрессовое состояние;
- беременность;
- отставание в развитии.
Противопоказания:
- индивидуальная непереносимость;
- гипервитаминоз;
- аллергическая реакция на компоненты средства.
Ветеринар может подсказать, какой препарат нужно употребить при лечении совместно с Элеовитом для быстрого выздоровления теленка. При использовании лекарства рекомендовано соблюдать следующую дозировку:
- молодняку до 1 года вводят 2-3 мл препарата;
- взрослым — 5-6 мл.
Передозировка приводит к изменению цвета кожи. Если возникла аллергия, проводят курс лечения антигистаминными средствами. Перед введением лекарства надо протереть кожный покров спиртом.
Важно! Перед процедурой ветеринар обязательно надевает защитные перчатки, а после курсовой обработки теленка Элеовитом выбрасывает использованные шприцы
Регресс обмена веществ
Если форма заболевания легкая, обезвоживание практически отсутствует, токсические проявления не имеют выраженного характера. Это говорит о том, что заболевший молодняк остается способным на компенсацию потерь. Болезни противостоит сохраненный аппетит и то, что молозиво усваивается на удовлетворительном уровне.
При более тяжелом виде диспепсии у животного образуется недостаток питательных веществ. Это приводит к ослабленной ассимиляции, возникают многочисленные сбои диссимиляционного плана – органические соединения организма распадаются на простые вещества. К нарушениям пищеварения плюсуется гипогаммаглобулинемия.
Течение болезни
К существенной причине диспепсии у телят относится неправильная организация кормления. Вслед за ухудшением состояния серьезно меняется пищеварительный процесс:
снижается секреторная и ферментативная активность;
микрофлора мигрирует в тонкий кишечник, покидая отделы толстого;
меняется микробиальный состав;
процедура всасывания в ЖКТ приобретает характер дисфункциональной;
организм истощается;
негативные явления постепенно распространяются во всех органах и системах теленка.
Диспепсию может запустить неправильное содержание животных. Поэтому, наряду с лечением, необходимо создать для них нормальные условия жизни. Само по себе заболевание не проходит, оно чревато осложнениями и в итоге может привести к смерти заболевшего поголовья.

Вероятность летального исхода при не лечении
При установлении диагноза “диспепсия” лечение телят нужно начинать незамедлительно. Потеря новорожденного животного при отсутствии надлежащей ветеринарной помощи практически гарантирована. Клиническая картина диспепсии отличается в зависимости от того, к какому виду она относится. Заболевание простой формы вызывает меньше опасений, однако, если лечение не будет начато вовремя, болезнь стремительно превратится в токсическую.
Диспепсия всегда сопровождается поносом, хотя начальный этап может не вызывать особых опасений: температура остается нормальной или незначительно понижается. У телят пропадает аппетит, они все время лежат с урчащим животом и часто подергиваются – их мучают болезненные спазмы в кишечнике.
Отсутствие лечения делает общее состояние более тяжелым. Постоянные приступы поноса доводят организм до общего истощения, значительному ухудшению состояния, стремительному упадку сил. Текущее самочувствие теленка легко определяется по следующим объективно установленным показателям:
сухой поверхности носа;
абсолютному исчезновению аппетита;
фактическому истощению;
холодеющим ногам;
непроизвольной дрожи по всему телу;
потере чувствительности кожных покровов;
западанию глаз.
Когда лечебная помощь запаздывает, кожа у теленка становится бледной, синюшной, наблюдается учащение пульса. Тяжелая форма диспепсии заканчивается летальным исходом в среднем на 2-5 день с момента появления первой симптоматики. Если в результате своевременно принятых мер коварная болезнь отступила, теленку предстоит еще долго восстанавливать прежнюю массу тела и наращивать новую.
Колибактериоз и сальмонеллёз
Причиной появления поноса может быть и колибактериоз телят. Это опасная инфекция поражает животных с возрастом от 3 до 8 дней. Возникает из-за некачественного корма, недостатков витаминов и неправильного ухода. Передаётся чаще всего через молозиво. Для лечения понадобятся антибиотики, лекарства, нейтрализующие токсины, гипериммунная сыворотка. Из народных средств используют настои ромашки, коры дуба или зверобоя.
 Сальмонеллёз телят – это опасная инфекция, без своевременного лечения которой, скот погибает в течение 5-10 дней. В этом случае также появляется понос. Если форма болезни лёгкая, а животное сильное, то через время все симптомы проходят, и телёнок выздоравливает. Тяжёлый тип поражает дыхательные пути, в итоге возникает пневмония, что может привести к гибели.
Сальмонеллёз телят – это опасная инфекция, без своевременного лечения которой, скот погибает в течение 5-10 дней. В этом случае также появляется понос. Если форма болезни лёгкая, а животное сильное, то через время все симптомы проходят, и телёнок выздоравливает. Тяжёлый тип поражает дыхательные пути, в итоге возникает пневмония, что может привести к гибели.
 Чтобы избежать возникновения колибактериоза и сальмонеллеза, нужно проводить вакцинацию скота. Но сначала необходимо провести осмотр для выявления больных особей, так как вакцины можно давать только здоровым.
Чтобы избежать возникновения колибактериоза и сальмонеллеза, нужно проводить вакцинацию скота. Но сначала необходимо провести осмотр для выявления больных особей, так как вакцины можно давать только здоровым.
Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой – капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины – аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
Влияние углеводов на симптомы ФД
Лишь небольшое число исследований было посвящено поиску взаимосвязи между симптомами ФД и употреблением углеводов, и результаты их противоречивы. В одной работе сообщалось, что более низкое потребление углеводов было связано с появлением симптомов. В другом исследовании показано, что ежедневное потребление углеводов у пациентов с ФД мало отличалось от такового в контрольной группе (230 г против 199 г/сутки). Наконец, еще одни авторы сообщили об отсутствии связи между симптомами ФД и приемом пищи с высоким содержанием углеводов.

В связи с противоречивостью научных данных, в настоящее время невозможно сделать заключение о необходимости снижать или увеличивать количество углеводов в рационе пациентов с ФД.
Лечение и профилактика симптомов несварения желудка у детей
Общие рекомендации, которые могут помочь:1
Постоянный режим дня и приёма пищи, когда организм привыкает и своевременно вырабатывает ферменты для переваривания пищи.
Регулярное дробное питание – приём пищи маленькими порциями до 4-6 раз в день позволит не допустить переедания и соблюдать режим.
Тщательное пережевывание и размеренный приём пищи.
Сбалансированный состав пищи или соблюдение рекомендаций врача (при наличии таковых).
Постепенный ввод новых продуктов (у малышей либо на отдыхе в экзотических странах).
Употребление достаточного количества воды: от 600 мл с полугода до 2600 мл у подростков
Важно, чтобы у детей всегда был доступ к чистой питьевой воде.
Старайтесь соблюдать рекомендации на регулярной основе, тогда они могут уменьшить или предотвратить появление симптомов «несварения желудка» у детей.
Как лечить шишки на ягодицах
В независимости от того, по какой причине у вас возникли болезненные уплотнения после уколов, лечить их все равно нужно. «Заниматься самолечением, особенно при „свежих“ инфильтратах, точно не стоит, так как любой инфильтрат может как рассосаться, так и нагноиться. Сразу объясню, что такое „свежий“ инфильтрат. Это уплотнение, которое вы обнаружили сразу после инъекции или он не старше 14 дней. Если инфильтрату 1-2 месяца и более, то вероятность его нагноения достаточно мала, но и вероятность его полного рассасывания также стремится к нулю», — замечает специалист.
Если дело не дошло до абсцесса, то можно обойтись довольно простыми средствами — использованием гелей, мазей и компрессов. «Какое конкретно лекарственное средство необходимо вам, кратность и длительность его применения, определяет врач на очном приеме после осмотра и проведения необходимых методов обследования (УЗИ мягких тканей)», — говорит доктор.
В домашних условиях гематомы и инфильтраты можно лечить безопасными средствами. «Допустимо умеренное массирование места инъекции, выполнение приседаний и применение холодных компрессов на место отека в первые 1-2 дня после его появления», — напоминает Булат Юнусов.
«Шишки после уколов можно лечить йодной сеточкой, но лучше пойти на прием к врачу-хирургу, чтобы он назначил физиотерапию», — рекомендует врач-терапевт.
Физиотерапию назначают как дополнение к основному лечению, что позволяет сократить его сроки. Среди наиболее эффективных методов отмечают:
- Электрофорез — проникновение в кожу и мягкие ткани лечебных препаратов под воздействием электрического поля.
- УВЧ. «Это лечение инфильтрата непрерывным либо импульсным ультравысокочастотным электрополем», — комментирует доктор одной московской клиники.
- Фототерапия. Облучение проблемных зон ультрафиолетовым светом в узком или широком диапазоне.
Классификация
В зависимости от преобладания той или иной симптоматики заболевания. Выделяют следующие клинические формы функциональной диспепсии:
- Язвенноподобная. Проявляется голодными болями, которые проходят после приема пищи. Болевые ощущения могут также купироваться приемом лекарственных препаратов, снижающих кислотность в желудке.
- Рефлюксная. Характеризуется изжогой, отрыжкой и болями в эпигастрии. Симптоматика усиливается на фоне психоэмоциональной нагрузки, а также при перемене положения тела — из вертикального в горизонтальное либо при наклоне туловища вперед.
- Дискинетическая. Данной клинической форме свойственны жалобы на чувство раннего насыщения, тошноту, вплоть до рвоты, метеоризм.
- Неспецифическая. При подобной форме диспепсии пациента беспокоят разнообразные жалобы, которые трудно объединить в единый симптомокомплекс, характерный для определенного варианта заболевания.
Как бороться с болью в голеностопе
Бороться с этой болью в суставах самостоятельно не стоит: правильнее – пройти диагностику и следовать рекомендациям ортопеда или ревматолога. Специалист проведет физиологический осмотр и соберет анамнез, назначит тесты стопы с нагрузкой. В ходе осмотра будет выполнена также оценка состояния и функционирования корешков нервных окончаний. При необходимости пациента направят на рентген или МРТ.
Схема лечения остеоартроза принципиально отличается от терапии подагры или восстановления после травмы.
При травмировании действия врача зависят от вида травмы:
- при переломе на поврежденный участок накладывают гипс, но перед этим иногда выполняют хирургическое смещение костей;
- вывих сначала вправляют, затем накладывают ортез с жесткими боковыми частями или гипсовую повязку, чтобы предупредить отек и правильно зафиксировать ногу;
- при растяжении актуальны мягкие ортезы или фиксирующие повязки.
При травмах голеностопа важно снизить нагрузку на конечность
Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Вывод
В заключении подведем краткие итоги статьи:
Чтобы стадо было здоровым и давало максимальную прибыль (ведь каждый фермер заинтересован в получении материальной выгоды) нужно регулярно проводить диагностику и не не пренебрегать ветеринарным осмотром. Задумайтесь, стоит ли деньги, сэкономленные с ветеринарного осмотра заражения одной особи, или, что еще хуже — всего стада. Инфекция быстро передается, особенно если речь идет о телятах, у которых еще не окрепший иммунитет, и которые находятся в тесном пространстве.
Практика показывает, что частой и самой основной причиной является неправильное расположение загона, недостаточный уровень санитарии, а никакие не болезни и не врождённые патологии.
Человек в ответе за тех кого приручил. Телята — это такие же живые существа и млекопитающие как и мы. Во многом с ними мы похожи, а во многом — отличаемся, тем не менее заболевания и системы органов очень похожи.
Следите за состоянием стада и принимайте меры по устранению недуга своевременно. Это признак мастерства в фермерском деле, ведь прибыль получается не только за счёт продажи продуктов животного и аграрного происхождения, большая часть прибыли формируются умением следить, оздоравливать, лечить и ухаживать за стадом, ведь животные — хлеб фермера.